
Папіломи: причини виникнення, методи діагностики, лікування та профілактики
Папілома - це доброякісне новоутворення, яке найчастіше з'являється на шкірі, слизових оболонках статевих органів, ротовій порожнині, горлі або гортані. Виникає вона внаслідок зараження вірусом папіломи людини (ВПЛ), який може тривалий час перебувати в організмі в латентній формі, а потім проявлятися в разі зниження імунітету або під впливом інших чинників.
Ігнорувати появу папілом не варто, якщо вони не викликають дискомфорту. Деякі штами ВПЛ асоційовані з онкогенними ризиками - зокрема, з раком шийки матки, гортані та анального каналу. Тому в разі виявлення новоутворення важливо своєчасно звернутися до дерматолога або іншого фахівця, щоб визначити його природу та за потреби пройти лікування.
ВПЛ - одна з найпоширеніших вірусних інфекцій на планеті. За різними оцінками, до 90% людей стикаються з нею протягом життя. У більшості зараження проходить безсимптомно, проте за певних умов вірус може активуватися і спричиняти ріст папілом, кондилом та інших утворень.
Лікування папіломи залежить від її розміру, локалізації та типу ВПЛ. Сучасна медицина пропонує безліч способів, чим вивести папіломи - від кріодеструкції та лазера до радіохвильового видалення і використання препаратів для зовнішнього застосування. Також у низці випадків застосовуються противірусні та імуностимулювальні засоби.
У цій статті ми детально розглянемо, що таке папілома, з яких причин вона з'являється, як її діагностувати та лікувати. Ви також ознайомитеся з методами профілактики, зокрема вакцинацією від ВПЛ, і дізнаєтеся, чому важливо не відкладати візит до лікаря в разі поодиноких утворень.
Причини появи папілом
Розуміння причин виникнення папілом важливе для запобігання їхньому утворенню та поширенню. Основне джерело того, чому з'являються бородавки - ВПЛ, який провокує зростання доброякісних новоутворень. Але сам по собі вірус - не єдиний фактор. Щоб зрозуміти, від чого з'являється новоутворення, потрібно розглянути умови, які сприяють активації інфекції.
ВПЛ налічує понад 100 типів, деякі з них спричиняють появу бородавок і папілом, інші - можуть бути онкогенними. Вірус впроваджується в клітини шкіри або слизових і може перебувати в організмі роками без симптомів, доти, доки імунітет не ослабне.
Шляхи зараження:
Контактно-побутовий шлях. Через дотики, користування чужими рушниками, взуттям, манікюрним приладдям, особливо за наявності мікропошкоджень на шкірі. Саме так часто з'являються бородавки на стопах і руках.
Статевий контакт. Один з основних шляхів передачі ВПЛ високого онкогенного ризику. Використання презерватива може знизити, але не виключить повністю ризик зараження.
Самозараження. У разі пошкодження наявних утворень (наприклад, під час гоління, видавлювання, розчісування) вірус може переноситися на інші ділянки тіла.
Розуміння того, від чого з'являється папілома, важливе для попередження повторного розвитку захворювання після ефективного лікування.
Фактори, що сприяють активації вірусу
Активація вірусу папіломи людини (ВПЛ) не завжди відбувається відразу після зараження - частіше він довго перебуває в організмі в "сплячому" стані. Однак під впливом певних чинників починає активно розмножуватися, що й призводить до появи новоутворень. До таких умов належать:
ослаблений імунітет - головна причина, за якої організм перестає контролювати вірусну активність; хронічний стрес, перевтома - негативно впливають на захисні сили організму; гормональні зміни - у період статевого дозрівання, вагітності або менопаузи організм особливо вразливий; хронічні захворювання ШКТ, цукровий діабет - порушують обмін речовин і знижують опірність до інфекцій; куріння, алкоголь, погана гігієна - створюють сприятливі умови для активації ВПЛ і знижують бар'єрні функції шкіри.
Розуміння цих чинників важливе для профілактики - їхній контроль може істотно знизити ризик рецидиву папілом і допомогти в успішній терапії.
Як виглядають папіломи і де вони можуть з'являтися
Папіломи виглядають як м'які нарости тілесного, рожевого або коричневого відтінку, які злегка підносяться над шкірою. За формою вони можуть нагадувати краплю, ниточку або суцвіття цвітної капусти. Часто вони не викликають дискомфорту, але в разі натирання або травмування з'являються симптоми папіломи - вони можуть запалюватися або кровоточити. В одних людей утворюється один невеликий наріст, в інших - множинні.
Найчастіше папіломи виявляються в таких зонах:
- шия, обличчя, повіки, пахвові западини;
- область під грудьми у жінок і пахова зона;
- слизова рота, язика, мигдалин, гортані;
- статеві органи й аногенітальна ділянка - тут особливо важливо не відкладати обстеження, оскільки ВПЛ у жінок і ВПЛ у чоловіків може передаватися статевим шляхом і спричиняти прихований перебіг інфекції.
Багатьох також цікавить, чим небезпечні папіломи. Можна перерахувати кілька можливих ризиків:
висока ймовірність випадкової травматизації; деякі штами ВПЛ мають онкогенний потенціал.
Якщо ви помітили підозрілі нарости на шкірі або слизових, особливо в інтимній зоні, важливо не займатися самолікуванням, а якомога раніше проконсультуватися з дерматологом або гінекологом.
Методи діагностики папілом
Діагностика відіграє ключову роль у виборі правильної тактики лікування та виключенні онкологічних ризиків. Оскільки папілома - це зовнішній прояв вірусу, важливо не тільки визначити характер утворення, а й провести детальне обстеження. Діагностика включає:
Візуальний огляд дерматолога. Лікар оцінює, як виглядає папілома - форму, колір, розташування і кількість новоутворень. Часто вже на цьому етапі можна припустити вірусну природу утворення.
Дерматоскопія. За допомогою спеціалізованого приладу (дерматоскопа) лікар вивчає структуру папіломи - це допомагає відрізнити її від родимок, бородавок та інших новоутворень шкіри.
Лабораторна діагностика. ПЛР-аналіз дає змогу виявити ДНК вірусу папіломи людини, а також визначити його тип. Digene-тест - більш точний спосіб виявлення високоонкогенних штамів ВПЛ. Часто використовується в гінекологічній практиці.
Біопсія або гістологічне дослідження. Проводиться за підозри на злоякісне переродження тканин. Матеріал береться під місцевою анестезією і відправляється в лабораторію для аналізу.
Консультації суміжних фахівців. У разі локалізації папілом на слизових (у статевих органах, гортані, порожнині рота) може знадобитися огляд гінеколога, уролога, отоларинголога.
Точний діагноз допомагає визначити, чим небезпечні папіломи в конкретному випадку, і вибрати оптимальне лікування, спрямоване як на видалення наростів, так і на боротьбу з вірусом.
Лікування папілом
Лікування папілом зазвичай зводиться до їх видалення, оскільки самі по собі новоутворення не зникають, а можуть розростатися, травмуватися або запалюватися. Крім того, у разі онкогенних штамів ВПЛ важливо усунути вогнище можливого переродження. Основні методи видалення папілом:
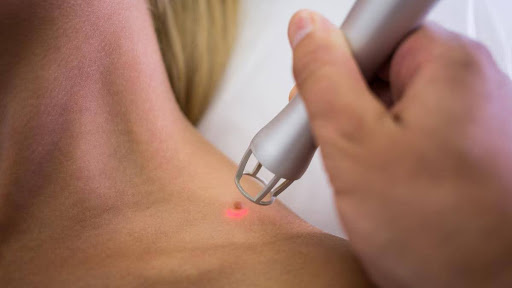
Лазерна коагуляція. Лазер випаровує тканини новоутворення, не пошкоджуючи навколишню шкіру. Процедура безкровна, з мінімальним ризиком утворення рубців, підходить для обличчя і чутливих зон.
Радіохвильове видалення. Використовується спеціалізований апарат (наприклад, "Сургітрон"), який впливає високочастотними радіохвилями. Метод безпечний, малотравматичний, практично не залишає слідів.
Кріодеструкція. Папілома піддається сильному охолодженню, після чого відмирає і відпадає.
Електрокоагуляція. Вплив електричним струмом високої частоти. Утворення припікається, і на його місці утворюється скоринка.
Хірургічне висічення. Застосовується в разі великих папілом, особливо якщо є підозра на злоякісне переродження. Дозволяє провести гістологічне дослідження видаленої тканини.
Тільки лікар може вирішити, як позбутися папіломи конкретно у вашому випадку. Кожен із цих методів спрямований на фізичне видалення новоутворення, проте вірус залишається в організмі. Тому після процедури важливо стежити за станом шкіри, зміцнювати імунітет і регулярно проходити огляди.
Медикаментозне лікування
Медикаментозне лікування папілом спрямоване не тільки на усунення зовнішніх проявів, а й на боротьбу з вірусом, а також на зміцнення імунної системи, щоб знизити ризик рецидивів. Воно може включати:
Противірусні препарати (системні та місцеві). Призначаються з метою придушення активності ВПЛ. Системні засоби (в таблетках або ін'єкціях) діють на весь організм, а місцеві - безпосередньо на вогнища ураження.
Імуностимулюючі засоби. Підтримують і активують захисні сили організму, що важливо за хронічного перебігу ВПЛ. Це можуть бути інтерферони, індуктори інтерферону або рослинні препарати.
Мазі та розчини з некротизуючим ефектом. Такі засоби руйнують тканини папіломи, викликаючи її відсихання. Застосовуються строго за інструкцією, зазвичай в умовах клініки або під контролем лікаря, оскільки в разі неправильного використання можливі опіки, рубці та запалення.
Важливо пам'ятати, що самолікування і видалення папілом у домашніх умовах небезпечне. Використання народних засобів, кислот, припікань без медичного спостереження може призвести до травматизації, інфікування або прискорити переродження в злоякісну форму.
Профілактика папіломавірусної інфекції
Щоб знизити ризик зараження вірусом і запобігти появі папілом, важливо дотримуватися комплексу профілактичних заходів:
Вакцинація проти ВПЛ (Церварикс, Гардасил). Один із найефективніших способів захисту. Рекомендується підліткам і молодим людям до початку статевого життя, але може бути корисна і дорослим після консультації з лікарем. Вакцини захищають від онкогенних штамів вірусу, пов'язаних із розвитком раку шийки матки, анального каналу та інших локалізацій.
Дотримання особистої гігієни. Не варто використовувати чужі рушники, бритви, взуття, мочалки. Особливо важливе це правило в громадських місцях - спортзалах, басейнах, саунах.
Безпечні статеві контакти. Використання презервативів помітно зменшує ризик зараження ВПЛ, але не зможе виключити його повністю, оскільки вірус може передаватися і під час контакту зі шкірою.
Підтримка імунної системи. Регулярний сон, збалансоване харчування, мінімізація стресу і фізична активність сприяють нормальному функціонуванню імунітету, який здатний контролювати вірусну активність.
Відмова від шкідливих звичок. Паління та зловживання алкоголем послаблюють імунітет і сприяють активації вірусу в носіїв.
Регулярні медичні огляди. Візити до гінеколога, уролога та дерматолога дають змогу виявляти новоутворення на ранній стадії та контролювати можливі прояви вірусу. Так лікар зможе швидше вирішити, як позбутися папілом.
Системний і уважний підхід до профілактики допомагає уникнути не тільки естетичних проблем, а й серйозних ускладнень, пов'язаних з онкогенними штамами ВПЛ.
Коли звертатися до лікаря
З огляду на те, що таке папілома, самостійно прибирати утворення небезпечно - травмування може призвести до запалення, інфекції або прискореного росту клітин. Тому краще звернутися на прийом до лікаря в таких випадках:
- у разі появи нових утворень на шкірі або слизових;
- якщо папілома змінила форму, колір, почала кровоточити або боліти;
- у разі множинного поширення наростів;
- якщо планується видалення - тільки після консультації фахівця;
- у разі позитивного тесту на ВПЛ високого онкогенного ризику.
Спеціаліст допоможе точно визначити тип новоутворення, призначить діагностику і підкаже, як прибрати папілому безпечним методом - з урахуванням усіх чинників.
Висновок
Кожному важливо розуміти, який вигляд має папілома, що вона собою являє, як передається ВПЛ і що необхідно робити в разі її виявлення. Хоча більшість утворень доброякісні, деякі штами ВПЛ мають високий онкогенний потенціал - особливо це стосується аногенітальних бородавок. Тому вони потребують медичної оцінки. Тільки лікар зможе відрізнити доброякісне новоутворення від потенційно злоякісного і підібрати відповідний спосіб лікування. Самолікування, особливо за допомогою агресивних засобів, може погіршити ситуацію.
Профілактика, включно з вакцинацією, бар'єрною контрацепцією, особистою гігієною і підтримкою імунної системи, - ключ до зниження ризику зараження і прояву вірусу ВПЛ. Регулярні огляди й уважне ставлення до змін на шкірі - важливий крок для підтримки здоров'я та запобігання можливим ускладненням.